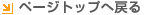研究室紹介
- TOP
- 医療関係の方へ
- 研究室紹介
- 診療部門紹介
研究室紹介
虚血性心疾患とは、心臓の筋肉(心筋)に対する酸素の需要と供給のバランスが崩れ、心筋に対して十分な酸素・栄養が送られないことによる疾患であり、その多くは心筋に血液を送る血管である冠動脈の狭窄や閉塞によって起こっています。超高齢社会の進展とともに、虚血性心疾患患者さんの数も増加することが予想されています。
虚血性心疾患の中でも急性心筋梗塞は、未だに死亡率が高いということが知られています。当科では、そのような患者さんに対しても、24時間急性期治療に対応しています。
また、当グループでは日常診療の中から得られる情報を元として、
- 虚血性心疾患患者さんが再発をせずに健康で長生きができるための要素を探索する研究
- 虚血性心疾患の原因となるような冠動脈硬化の成因に迫る研究
- 慢性腎臓病・糖尿病・高血圧症・脂質代謝異常といった生活習慣病と虚血性心疾患の関連を調べる研究
- 超高齢社会でも問題となっているフレイル(虚弱)、筋肉量低下。運動耐容能低下と虚血性心疾患の関連を調べる研究
虚血性心疾患を有する患者さんは、心不全、不整脈、心臓弁膜症などの合併も多く、また内科のみでは対応が困難で、心臓外科・血管外科とも相談しなければならない患者さんも多数お見えです。そして臨床研究からだけではなく、基礎グループで得られた患者さんに有用な治療法も臨床にいち早く取り入れることも必要です。我々は、名古屋大学循環器内科全体のカンファレンスや、心臓外科と合同のカンファレンスなどを通じて、患者さんの情報を共有し、最適な治療を提供できるように努力しております。
当院は、日本心血管インターベンション治療学会の研修施設です。若手の先生方にも臨床・研究に対しての指導を行っております。
我々は、心臓外科とともに構造的心疾患(Structural Heart Disease: SHD)に対する低侵襲のカテーテルインターベンションチームを形成し、治療を行なっています。大動脈弁狭窄症に対するTAVI (経カテーテル大動脈弁治療)に関して2016年より、心房中隔欠損(ASD)、動脈管開存症(PDA)に対するカテーテル閉鎖術に関しては2019年より認定施設として治療を開始しています。またその他、日本で近年認可された僧帽弁に対する治療(Mitraclip)や近日認可予定のカテーテル左心耳閉鎖術、経皮的卵円孔開存閉鎖術などに関しても、準備を進めています。
SHDに対するカテーテル治療は特殊な先進治療であり、専門のハートチームの構成が不可欠です。当院では、心臓外科専門医、カテーテル治療専門医、超音波専門医、心臓麻酔専門医、小児循環器専門医、カテーテル治療専門技師・看護師、心臓リハビリ技師、症例に応じては老年科の先生方やその他多くのコメディカルが参加しており、所属を超えて当治療に関与する強固なチームを形成しています。毎週カンファレンスを行い患者さんの情報を共有し、治療の適応、方法、長期的な管理を含め、様々な視点から詳細な検討を行っています。大学病院の特徴として、それぞれの部門のスタッフが豊富であるため、層の厚いチームが形成され、より手厚く安全を重視した包括治療が可能となっています。
尚、心臓外科と合同で、名古屋大学医学部附属病院ハートチームのページを作成、随時更新しています。
https://www.med.nagoya-u.ac.jp/shinzougeka/heartteam/index.html
心不全とはどんな病気?
心不全は、心臓の機能が悪いために息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気です。心臓疾患のリスクとされる高血圧や糖尿病、肥満、動脈硬化などは、やがて心筋梗塞、心筋症、弁膜症などさまざまな心臓の機能異常を引き起こして、心不全に至ります(図1)。
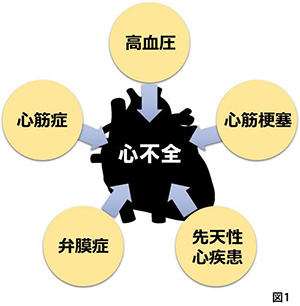
心不全の病態は、症状の悪化や改善をくり返しながら、徐々に進行していきます。症状がよくなっても、心不全が完全に治ったわけではありません。再び悪化させないように生活習慣に気をくばり、病気とうまく付き合っていくことが大切です(図2)。
心不全の診断と合併症
心不全の原因には、さまざまな病気があります。その原因をきちんと調べることが重要であり、その後の治療法にも大きく関わります。
症状や経過などの問診、呼吸音・心音などの一般診察にくわえ、胸部レントゲン撮影や心電図、心臓超音波(心エコー図)検査、MRI、心筋シンチグラフィによる心臓機能評価を行います。血液検査におけるBNPやNT-proBNPでは、心臓の負荷を評価できます。心臓カテーテル検査では、心臓の状態や、より高度な血行動態・心臓の負荷を評価します。心筋症が疑われる場合には、心筋生検にて直接的に心筋組織を採取し、病理診断を行います。
また、心不全にはいろいろな病気が併存します(表1)。これらの併存疾患を適切に診断・コントロールし、心不全の悪化を予防することも重要です。

心不全の治療
心不全が悪化した場合には、入院にて、利尿薬、血管拡張薬、強心薬などの点滴を行います。重度の心不全では、大動脈内バルーンパンピング(IABP)や経皮的補助循環(PCPS)といった機械的サポートを行います。症状が安定したのちも、心不全の進行を予防し、予後経過を改善させる治療薬として、ACE阻害薬、β遮断薬、抗アルドステロン薬(MRA)などの服用が重要です。
重度の心不全管理は、重症心不全治療センターとして、心臓外科および他科・他職種と協働で、適切に対応いたします。当院は、補助循環用ポンプカテーテル(IMPELLA®)、補助人工心臓(VAD)、心臓移植といった重症心不全に対する高度管理が可能な施設認定を受けています。また、再生医療技術を駆使した筋芽細胞シート(ハートシート®)治療も可能です。とくに、植込み型補助人工心臓装着の導入数は県下最大規模であり、心臓移植は東海北陸地域における唯一の施設です。
いっぽう、心不全は一生つき合わないといけない病気です。万一のときに備えて、あらかじめ考えをまとめておく準備としてのアドバンス・ケア・プランニング(ACP)や緩和ケアなども含め、関連施設と協力しながら、適切なサポートを提供いたします。
心筋症の原因究明・心不全克服にむけて
心不全の原因となる心筋症の多くは、未だ発症機序が不明です。また、既存の治療法のみでは心不全の悪化や入院を防ぎきれません。当科では、心筋症に対する病態解明や治療法の確立、心不全の予後予測研究などを中心に、基礎研究チームとトランスレーショナルな協働体制を組み、心筋症の原因究明・心不全克服に取り組んでいます。
主な研究プロジェクト
・特発性心筋症の病態進行や発症メカニズム解明に関する研究
・急性心筋炎の診療実態の把握と炎症遷延に関する研究
・心不全患者の治療と予後に関するレジストリー研究
・FDG-PETガイドによる心臓サルコイドーシス治療に関する研究
・がん化学療法関連心血管合併症に関する研究

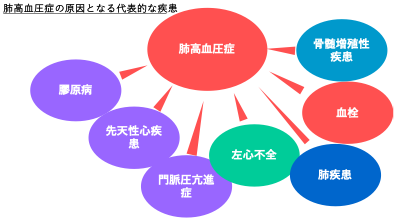
肺高血圧症(pulmonary hypertension: PH)は、心臓(右心系)から肺に向かう血管(肺動脈)の圧力が上昇してしまう疾患です。その結果、右心不全から心不全死に至る予後不良疾患です。
PHの原因となる疾患により治療方針が変わるので、原因の特定が非常に重要です。PHの患者さんの予後は改善されつつありますが、まだアンメットメディカルニーズが多く存在する領域です。
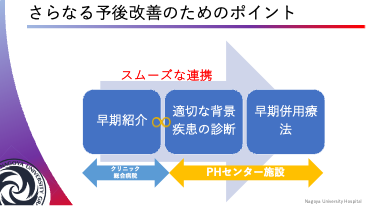
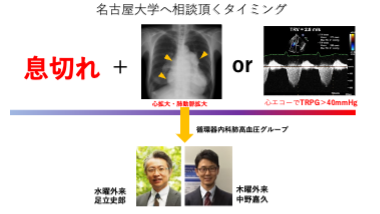
当院は地域の肺高血圧症センターとして機能しており、多くの患者さんの診療実績がありますので、一人でも多くの患者さんが元気で充実した生活が送れるよう日々診療と研究を進めています。その研究成果から、当地区のPH患者さんの予後を改善するためには、いかに早く我々にご紹介を頂くかが重要であることが分かりました。当院のPHチームによる専門的診療だけでなく、「地域全体におけるPHチーム」を作ることが大切と考えています。循環器だけでなく、膠原病内科、消化器内科、呼吸器内科、血液内科、精神科の先生方との連携も重要です。専門の垣根を越えて、気軽に紹介や相談をしていただけるよう、目安をまとめました。PHを少しでも疑うような患者さんがいらっしゃればPHグループにご紹介をお願いします。
不整脈グループでは、不整脈疾患に関わる臨床、研究を行っています。不整脈の治療には、抗不整脈薬を用いた薬物治療と、カテーテルアブレーションやデバイス(ペースメーカー、ICD、CRT)を用いた非薬物治療があります。不整脈治療の近年の傾向として、CAST研究、AFFIRM研究など抗不整脈薬を用いた不整脈治療の問題点が指摘され、同時に治療機器の進歩により非薬物治療が広まっています。我々のグループでは薬物治療はもちろんのこと、非薬物治療も積極的に行い、不整脈の根治あるいはより安定した不整脈管理を目指し、日々努力しております。
もともと、名古屋大学循環器内科は体表面心電図学の発展に寄与してきた歴史があります。心電図やホルター心電図を用いてCardiac memory現象の解明や自律神経評価、QT間隔、遺伝子評価など、不整脈発生との関連を検討しています。さらに心内にカテーテルを挿入し、心内心電図を記録することにより不整脈機序を推測し、アブレーションにてその不整脈治療をすることにより、その推測した機序が正しいことを証明できます。不整脈には多くの種類がありますが、歴史的には、WPW症候群、心房粗動、心室期外収縮、房室結節リエントリー性頻拍、心房細動、心室頻拍、心室細動など順次機序が解明され、治療可能となってきています。
我々のグループでは、あらゆる不整脈のアブレーション治療を行っており、年間400-500例です。我々の施設の特徴は、上室性頻拍症や発作性心房細動などの一般によく行われる症例だけでなく、持続性心房細動、長期持続性心房細動などの症例、心室頻拍や心室細動などの難治性の症例を多く経験し、治療している点です。心室頻拍症例は他院より随時受け入れておりますし、ブルガダ症候群のアブレーションにおいてはその有用性を報告しています。
心房細動のアブレーション治療機器の進歩は目覚ましく、CARTOシステム、EnSiteシステムを用いた高周波アブレーションだけでなく、Cryoballoon、Hotballon、レーザーなどを用いたアブレーションも行っています。
心室頻拍や心室細動の治療には、心内膜側だけでなく心外膜側病変の治療が必要な場合もあります。そこで心外膜側アプローチを早期に導入し、心嚢から心筋を焼灼し、心室頻拍やブルガダ症候群の治療を行っています。
デバイス機器の進歩も目覚ましいものがあります。ペースメーカーはこれまでリードと本体から構成されていましたが、リードレスペースメーカーが開発されています。現在は右心室へのみ留置可能です。このことによりデバイス感染を減らすことが可能です。また通常の右室ペーシングによる心室非同期収縮による心不全の報告もなされ、より生理的なヒス束ペーシングによる治療も行っています。
重症心不全で左脚ブロックなどを伴う心室非同期収縮の患者には心臓再同期療法(CRT)が有用です。我々の施設でも認可当初より積極的に植え込みを行ってきており、有用性を報告し、またCRTレスポンダー指標の検討も行っています。
心室頻拍や心室細動は心臓突然死のリスクが高く、発作時には電気的除細動が唯一の治療法です。近年、AEDが普及し一般市民への啓蒙も進んでいるものの、発作時に目撃者がいないと救命できません。そのようなリスクの高い患者にはICDが必要です。従来からの経静脈的にショックリードを留置するICDと、近年は皮下にショックリードを留置する皮下ICDがあり、患者の状況に合わせて適応を判断しています。ICDとCRTD(除細動器機能の付いたCRT)を合わせて、年間80-90例の治療を行っています。
デバイス感染は予後を左右する大きな問題です。感染した場合にはリードを含めて機器をすべて抜去する必要があります。当院では心臓外科と協力して、デバイス抜去にも積極的に取り組んでいます。
名古屋大学不整脈グループでは、大学研究機関であることの特殊性を生かし、市中病院で可能な治療だけでなく、より高度な不整脈治療も展開できるよう積極的に日々診療・研究を行っています。

 虚血性心疾患チーム
虚血性心疾患チーム